タグ付きの投稿 ‘体外受精’
男性不妊の見分け方
男性不妊 の見分け方 Q:女性の妊娠しやすい体質って何かあるのでしょうか?A:標準体重である事。これが、一番です。 極度に痩せていたり、太っていたりまた、過激なダイエットなんかも100発100中生殖器の 能力…
続きを読む人工授精(AIH)
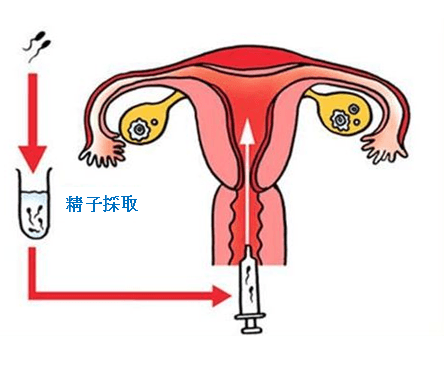
人工授精とは? 人工授精 (AIH)は、女性の排卵日あるいはその前日 (超音波検査やホルモン検査などから決定)に、夫の精液を洗浄・濃縮し、 良質な精子を子宮内へ直接注入する方法です。 子宮脛内精子注入法(IUI)ともいわ…
続きを読むお隣の国、韓国では
さてさて、今日はtamagoo.jp掲載の内容をご紹介です。 日本と一緒で、少子化問題は深刻化しているのは事実です。 しかし、日本とは制度がちょっと違います。 一味違うお隣の国韓国の出産事情と少子化問題を考…
続きを読む体外受精と顕微授精の違い
体外受精 と 顕微授精 の違いをご存知ですか? ざーっと話しますと、体外受精はプレートに入った一つの卵子にいくつかの元気の良い精子が卵子に向かっていける様に、体内ではなく体外で受精し易い環境を準備してあげる行為を言います…
続きを読む卵巣機能低下の判断法
卵巣機能低下 卵巣機能低下: 体外受精の施行する為には一般的に卵巣刺激の注射を打ち、幾つかの卵胞を育てるようになります。 この時 3個以下の卵子が採取である場合、または、いずれような状況が予想される診断を受けた場合を &…
続きを読む胚の評価 – 体外受精は胚の質
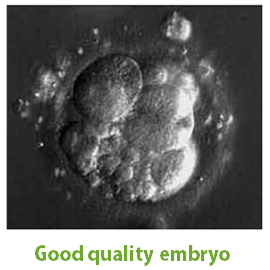
体外受精は胚の質が良くないと産まれて来る赤ちゃんは健康でない影響が高いの? 胚の評価 今日は多くの方が気になる部分の胚の質の話です〜。 「移植を受けた胚の評価が下級だというのに…それでは、妊娠になるとたとして…
続きを読む